Was ist die periphere arterielle Verschlusskrankheit genau?
Bei der peripheren arteriellen Verschlusskrankheit (PAVK) kommt es zu einer Durchblutungsstörung der Extremitäten, das heißt der Beine oder seltener der Arme. Diese entsteht aufgrund einer Verengung (Stenose) oder eines kompletten Verschlusses (Okklusion) der versorgenden Gefäße (periphere Arterien) oder der Hauptschlagader (Aorta).
Im Volksmund wird die Erkrankung auch als Schaufensterkrankheit oder Raucherbein bezeichnet. Das heißt aber nicht, dass nur Raucher an einer PAVK erkranken können.
Im gesunden Zustand werden Arme und Beine über den Blutstrom durch die Arterien mit Nährstoffen und Sauerstoff versorgt. Bei geringen Verengungen in den Blutgefäßen übernehmen meist so genannte Umgehungskreisläufe einen Teil der Versorgung mit. Bei starken Verengungen oder sogar Verschlüssen der Blutgefäße kommt es allerdings zu einer Unterversorgung der Extremitäten.
Überblick
Beschwerden treten bei der peripheren arteriellen Verschlusskrankheit meist erst im fortgeschrittenen Erkrankungsstadium auf. Die typischen Symptome bei einer relevanten Verengung des Gefäßdurchmessers sind dann krampfähnliche oder stechende Schmerzen bei Belastung, die durch den Sauerstoffmangel in der Extremität verursacht werden. Die Schmerzen treten jenseits der Engstelle in der Arterie auf. Gleichzeitig ist der Puls hinter der Engstelle nicht mehr tastbar. Die betroffene Extremität ist blass und kühl. Außerdem heilen auch kleine Wunden häufig sehr schwer ab.
Bei einer Verengung in einem Gefäß des Oberschenkels kommt es zum Beispiel beim Gehen zu Schmerzen in der Wade. Häufig ist der Schmerz so stark, dass der Betroffene nach einer bestimmten Gehstrecke stehen bleiben muss. Dieses typische Symptom gab der Erkrankung auch den Namen „Schaufensterkrankheit“ oder Claudicatio intermittens (lateinisch: zeitweises Hinken). Typisch ist, dass der Schmerz nach einer Unterbrechung der Belastung innerhalb einiger Minuten wieder abklingt und Betroffene weiterlaufen können. Je weiter die Erkrankung fortschreitet, umso kürzer wird die Gehstrecke, die ohne Schmerzen zurückgelegt werden kann.
Im weiteren Verlauf der Erkrankung kann es ohne Therapie auch zu Schmerzen in Ruhe kommen. Aufgrund der dauerhaften Unterversorgung des Gewebes mit Sauerstoff kann das Gewebe absterben (Nekrose) und sich schwarz färben. Außerdem können schlecht heilende Wunden und Geschwüre entstehen (Ulcus).
Die Gefahren einer peripheren arteriellen Verschlusserkrankung liegen zum einen in der dauerhaften Unterversorgung des Gewebes mit Sauerstoff. Stirbt das Gewebe ab, kann das betroffene Bein beziehungsweise der betroffene Arm häufig nicht mehr gerettet werden; eine Amputation wird dann notwendig. Darüberhinaus kann eine nicht behandelte Arteriosklerose ohne Behandlung zu einem Herzinfarkt oder Schlaganfall führen, die einen tödlichen Verlauf nehmen können.
Die PAVK ist eine der häufigsten Gefäßerkrankungen. Schätzungsweise drei bis zehn Prozent der Bevölkerung sind davon betroffen, Männer etwas häufiger als Frauen. Mit dem Alter steigt die Häufigkeit an. So sind ab einem Alter von 70 Jahren bis zu 20 Prozent der Deutschen daran erkrankt. Mit zunehmendem Alter zeigt sich außerdem kein Unterschied mehr in der Erkrankungshäufigkeit zwischen Männern und Frauen. Generell nimmt die Anzahl der Erkrankungsfälle in Deutschland immer mehr zu – größtenteils aufgrund der höheren Lebenserwartung und der steigenden Anzahl an Diabetikern.
Bei der Hälfte der Fälle handelt es sich um eine Verengung der Arterien im Oberschenkel. Seltener sind Verengungen der Hauptschlagader oder der Beckenarterie. Noch seltener kommt es zu Verengungen der Unterschenkel- und Fußarterien. Nur etwa zehn Prozent der arteriellen Gefäßverschlüsse betreffen die Schulter- und Armarterien.
Wie entsteht die Schaufensterkrankheit?
Ursache der peripheren arteriellen Verschlusskrankheit (PAVK) ist in den meisten Fällen eine Arteriosklerose („Gefäßverkalkung“), bei der die Blutgefäße durch Ablagerungen verengt werden.
Die genaue Entstehung der Arteriosklerose ist noch nicht geklärt, allerdings wird vermutet, dass sie als Reaktion auf eine Schädigung der Wand der Blutgefäße entsteht. Ursache dieser Schädigungen können mechanische Verletzungen, Bakteriengifte, Viren oder Immunreaktionen sein.
Aufgrund der Schädigung können Muskelzellen aus der mittleren Schicht der Gefäßwand in das Innere des Gefäßes einwandern und das Blutgefäß verengen. Außerdem können sich Fettmoleküle anlagern. Über einen längeren Zeitraum entstehen dann die für die Arteriosklerose typischen Gewebeveränderungen, die so genannten Plaques (siehe Abbildung 1).
Was erhöht das Risiko der Erkrankung?
Es sind einige Faktoren bekannt, die das Risiko für eine periphere arterielle Verschlusskrankheit erhöhen. An erster Stelle ist hier das Rauchen zu nennen. Bei Rauchern kommt es dreimal häufiger zu einer PAVK als bei Nichtrauchern. Daher stammt auch der Name „Raucherbein“ für einen Verschluss der Beinarterien. Weitere Risikofaktoren sind Übergewicht, Bluthochdruck, erhöhter Cholesterinspiegel im Blut (Hypercholesterinanämie) und Diabetes mellitus („Zuckerkrankheit“).
Wie wird die periphere arterielle Verschlusskrankheit behandelt?
Grundsätzliche Ziele der Behandlung bei der peripheren arteriellen Verschlusskrankheit (PAVK) sind, den auftretenden Schmerz zu verringern, die mögliche Gehstrecke zu verlängern und – vor allem in einem fortgeschrittenen Krankheitsstadium – die betroffene Extremität zu erhalten. Je nach Stadium der Erkrankung besteht die Behandlung aus unterschiedlichen Maßnahmen.
Behandlung
Bereits in einem sehr frühen Erkrankungsstadium sollte versucht werden, mögliche bestehende Risikofaktoren auszuschalten, um ein Fortschreiten der Erkrankung zu verlangsamen beziehungsweise zu verhindern. Eine der wichtigsten Maßnahmen ist es, mit dem Rauchen aufzuhören, da Nikotinkonsum das Risiko für eine periphere arterielle Verschlusskrankheit entscheidend erhöhen kann. Grundsätzlich sollte auf einen gesünderen, aktiven Lebensstil geachtet werden. Hierzu gehört eine ausgeglichene, fettarme Ernährung, die reich an Vitaminen und Nährstoffen ist. Ein vorhandenes Übergewicht sollte reduziert werden. Wichtig ist auch die Einstellung von Blutzucker, Blutdruck und Blutfettwerten auf Normalwerte.
Sollte die Gehstrecke aufgrund von Schmerzen bereits eingeschränkt sein, kann sie meist durch ein gezieltes Gehtraining schrittweise verlängert werden. Empfohlen wird ein tägliches Training über die Dauer von einer Stunde mit 5- bis 15-minütigen Gehintervallen. Hierbei sollte man jeweils so lange laufen, bis Schmerzen auftreten. Haben diese nach einer Pause nachgelassen, sollte man wieder weiterlaufen. In vielen physiotherapeutischen Einrichtungen wird ein so genanntes Gefäßtraining angeboten, in denen das Training unter professioneller Betreuung durchgeführt werden kann.
Um die Symptome einer peripheren arteriellen Verschlusskrankheit zu verbessern und ein Fortschreiten der Erkrankung zu verhindern, wird zunächst eine Behandlung mit Medikamenten durchgeführt. Dabei werden meistens so genannten Prostaglandine eingesetzt. Diese Arzneimittel erweitern die Blutgefäße und verbessern so die Fließeigenschaften des Blutes. Gleichzeitig reduzieren sie den Fettgehalt in den Blutgefäßwänden. Früher oft verwendete blutverdünnende Wirkstoffe wie Acetylsalicylsäure werden meist nur noch in der Sekundärprävention gegeben.
Wunden, die aufgrund von bereits abgestorbenem Gewebe entstanden sind, sollten lokal mit entsprechenden Medikamenten und Verbänden behandelt werden. Bei örtlichen Infektionen mit Bakterien können Antibiotika gegeben werden, um die Erreger abzutöten.
Sollten Medikamente keine ausreichende Wirkung zeigen, können Gefäßverengungen im Rahmen einer so genannten Angioplastie mithilfe eines Ballonkatheters aufgedehnt werden (Ballondilatation). Bei diesem Katheter handelt es sich um einen dünnen Schlauch, der unter örtlicher Betäubung über eine Punktion unter Röntgenkontrolle in eine Arterie bis zur Verengung eingeführt wird. An seiner Spitze befindet sich ein kleiner Ballon, der an Ort und Stelle aufgeblasen wird und auf diese Weise die Arterie aufdehnt. Dieser Vorgang wird als Revaskularisierung bezeichnet. Bei Bedarf kann zusätzlich an der aufgedehnten Stelle ein Stent, das heißt ein kleines Metallgitter-Röhrchen, eingelegt werden, der die Engstelle offen hält (siehe Abbildung 2).
Die Angioplastie ist ein minimalinvasives Verfahren, um das Blut wieder auf seinem natürlichen Weg fließen zu lassen und die betroffene Extremität wieder ausreichend mit Nährstoffen zu versorgen. Sie dauert etwa eine bis zwei Stunden und kann meistens ambulant durchgeführt werden. Vorteil dieser Methode ist, dass sie risikoarm ist. Allerdings kann es beim Einführen des Katheters zu Verletzungen der Gefäßwand kommen, die zu einer Blutung führen kann. Diese äußert sich als blauer Fleck an der Punktionsstelle, der nach einigen Tagen aber wieder verschwindet.
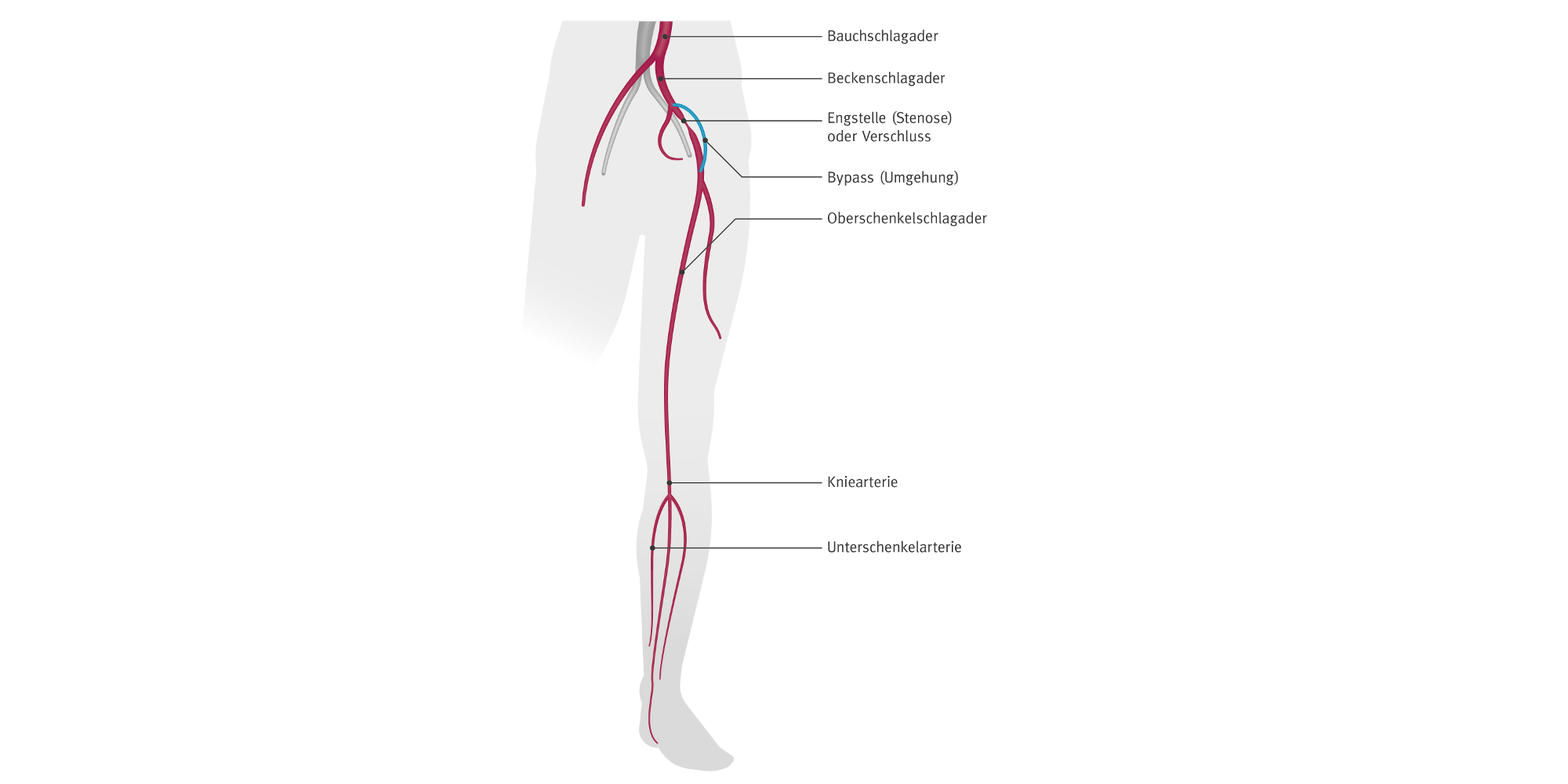
Erst wenn Medikamente keinen Erfolg zeigen und eine Angioplastie nicht möglich ist, wird eine Bypassoperation durchgeführt. Bei dieser wird im Rahmen einer Operation ein neues Gefäß eingesetzt und auf diese Weise die Engstelle in der Arterie überbrückt (siehe Abbildung 3). Das neue Gefäß sollte im besten Falle aus einer körpereigenen Vene bestehen. Alternativ können biologische Gefäßprothesen eingesetzt werden. Gefäßprothesen aus Kunststoff zeigen schlechtere Langzeitergebnisse und werden daher nur in Ausnahmefällen verwendet.
Nach der Operation wird die betroffene Extremität über das neue Gefäß mit Sauerstoff und Nährstoffen versorgt. Um einen Verschluss des Bypasses zu verhindern, ist die regelmäßige Einnahme blutverdünnender Medikamente notwendig. Generell haben Venenbypässe eine bessere Prognose als Kunststoffbypässe.
Neben der Bypassoperation kann bei einer Verengung der Leistenschlagader ein weiteres Operationsverfahren angewandt werden – die Thrombendarteriektomie (TEA), die auch als Ausschälplastik bezeichnet wird. Bei diesem Eingriff wird unter Narkose zunächst das verengte Blutgefäß freigelegt. Dann werden an der Engstelle Ablagerungen und gegebenenfalls auch Teile der erkrankten Gefäßwand entfernt, um die Verengung beziehungsweise den Verschluss des Gefäßes zu beseitigen (siehe Abbildung 4).
Je nach Größe der ausgeschnittenen Stelle kann das Gefäß anschließend wieder direkt vernäht oder mit einem Gefäßflicken (Patch) zusätzlich erweitert werden. Dieser Patch kann aus einer körpereigenen Vene hergestellt werden. Es können aber auch biologische oder Kunststoff-Patches verwendet werden, wobei Kunststoff-Patches ein höheres Infektionsrisiko haben.


Was ist nach der Operation zu beachten?
Eine Operation oder auch eine Angioplastie kann bei einer peripheren arteriellen Verschlusskrankheit (PAVK) dafür sorgen, dass das Blut wieder in die entsprechende Extremität gelangt und diese ausreichend mit Nährstoffen und Sauerstoff versorgt wird.
Das Grundproblem der PAVK, die Arteriosklerose, kann dadurch aber nicht beseitigt werden. Daher sollten nach dem Aufenthalt im Krankenhaus ein paar Maßnahmen getroffen werden, um das Risiko für das Wiederauftreten einer weiteren Verengung eines Gefäßes zu verringern.
Zwar kann eine bereits vorhandene Gefäßverkalkung nicht mehr rückgängig gemacht werden, allerdings kann ihr Fortschreiten erheblich verlangsamt oder sogar vollkommen gestoppt werden. Eine entscheidende Bedeutung hat hierbei das konsequente Ausschalten möglicher Risikofaktoren und eine Veränderung des Lebensstils. Wichtige Punkte sind hierbei, mit dem Rauchen aufzuhören und das Erreichen gesunder Blutzucker-, Blutdruck- und Blutfettwerte – beispielsweise durch Bewegung, eine gesündere Ernährung oder Medikamente. Bei Übergewicht sollte nach Möglichkeit Normalgewicht erreicht werden.
Nach einer Operation kann zur Vorbeugung weiterer Verengungen oder Verschlüsse der Blutgefäße das blutverdünnende Medikament Acetylsalicylsäure eingenommen werden. Wird dieses nicht vertragen, kann alternativ Clopidogrel eingesetzt werden. Nur in seltenen Fällen wird Marcumar für die Behandlung verwendet.
Referenzen
Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin: Leitlinien zur Diagnostik und Therapie der peripheren arteriellen Verschlusskrankheit (PAVK). AWMF-Leitlinien-Register Nr. 065/003 (Stand: 04/2009)
Baenkler HW et al.: Kurzlehrbuch Innere Medizin. Thieme, Stuttgart 2010
Piper W: Innere Medizin. Spinger, Berlin Heidelberg 2013
Online-Informationen der Deutschen Gefäßliga e.V.: www.deutsche-gefaessliga.de (Abruf: April 2014)
Online-Informationen des Berufsverbands Deutscher Internisten e.V.: www.internisten-im-netz.de (Abruf: April 2014)
Wichtiger Hinweis
Die hier aufgeführten medizinischen Informationen dürfen weder als Ersatz für Beratung oder Behandlung durch anerkannte Ärzte angesehen werden, noch dürfen aufgrund der Informationen eigenständig Diagnosen gestellt, Behandlungen begonnen oder abgesetzt werden. Eine Haftung für evtl. direkte oder indirekte Schäden materieller oder ideeller Art, die durch die Nutzung oder Nichtnutzung der dargebotenen Information verursacht wurden, ist ausgeschlossen.









 Facebook
Facebook Instagram
Instagram YouTube
YouTube LinkedIn
LinkedIn Xing
Xing